Коли б’ється наше серце, воно перекачує кров у судини. Кров розноситься від серця до всіх інших частин тіла. Артеріальний тиск створюється силою крові, що штовхає стінки судин (артерій), коли вона перекачується серцем. Чим вищий тиск, тим важче серцю перекачувати її.
За даними ВООЗ гіпертонією страждає кожен четвертий чоловік і кожна п’ята жінка, понад мільярд людей.
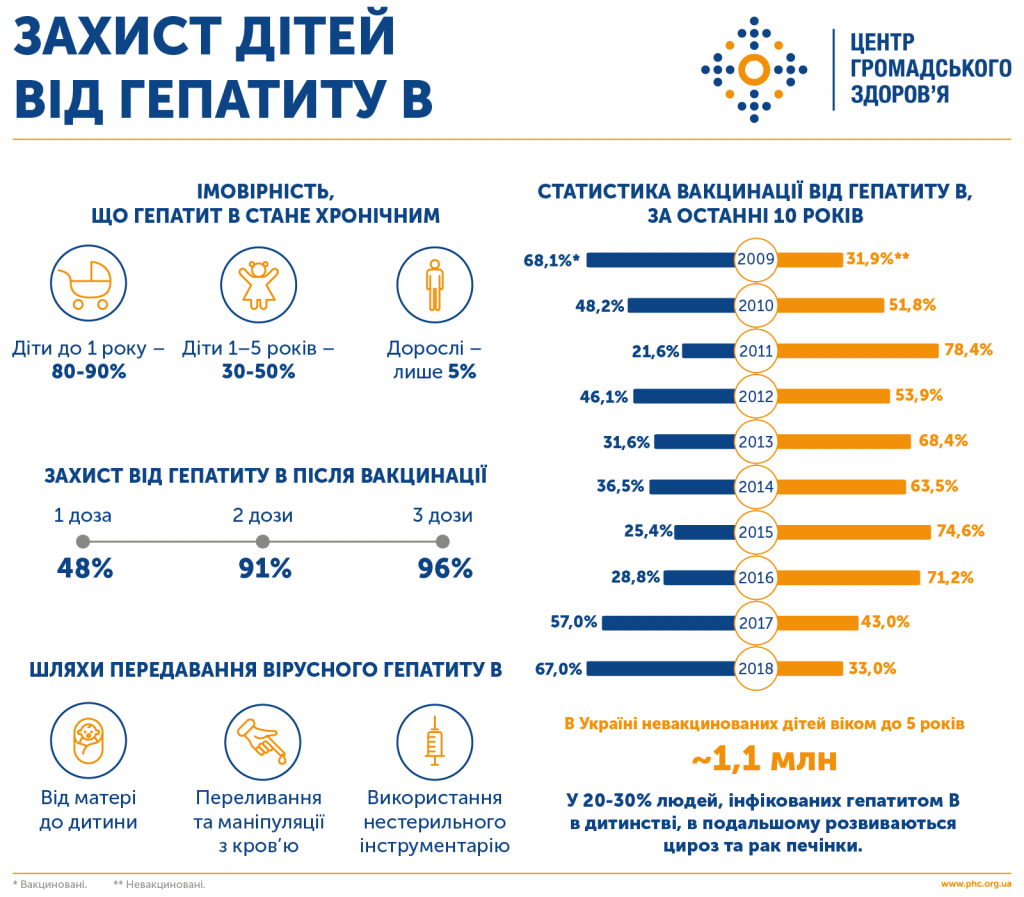
За даними STEPS, третина населення України (34,8%, серед опитаних) мала підвищений АТ чи гіпертензію або приймала антигіпертензивні препарати. Частка населення з підвищеним АТ різко зростала з віком. У віковій групі 18-29 — приблизно 12,7%, у віковій групі 60-69 — 71,1%.
Гіпертензія часто зустрічається у людей віком від 50 років. Старші люди важче переносять COVID-19, також, коронавірусна інфекція має важчий перебіг у людей із супутніми захворюваннями: гіпертензією, діабетом, ішемічними хворобами серця, онкологією.
З віком люди ведуть більш сидячій спосіб життя, їхня маса тіла може збільшуватися, тому поширеність артеріальної гіпертензії серед людей старшого віку зростає. За даними Європейського товариства кардіологів (ESC) та Європейського товариства гіпертензії (ESH) є постійний взаємозв’язок із частотою появи серцево-судинних захворювань та підвищенням артеріального тиску. Виникає ризик появи інсультів, інфаркту міокарда, захворювання периферичних артерій, фібриляції передсердь тощо.
Серед чинників ризику виникнення артеріальної гіпертензії виділяють: стать (у жінок гіпертонію виявляють частіше), вік (люди старшого віку мають підвищений ризик), а також підвищений рівень холестерину.
Артеріальна гіпертензія діагностується за такими показниками:
Стадія 1: систолічний 130–139 мм рт.ст. або діастолічний 80–89 мм рт.ст.
Стадія 2: систолічний 140 і вище мм рт. ст. або діастолічний 90 або вище мм рт. рт.
Діагноз АГ повинен бути підтверджений цілодобовим амбулаторним контролем артеріального тиску або домашнім вимірюванням.
Серед симптомів АГ, крім підвищеного тиску, виділяють: головний біль (найчастіше — в потиличній чи тім’яній частині); періодичний шум у вухах, потемніння в очах та запаморочення; біль у ділянці серця; прискорене серцебиття (понад 90 разів на хвилину) у спокійному стані; відчуття задухи.
Проте у більшості випадків початок артеріальної гіпертензії залишається непоміченим. Основними профілактичними заходами проти високого тиску є:
- зниження солі в раціоні;
- відмова від куріння та вживання алкоголю;
- збалансоване харчування (достатнє вживання овочів та фруктів);
- регулярна фізична активність;
- втрата зайвої ваги.
Здоровий спосіб життя може запобігти або затримати початок АГ та зменшити ризик розвитку серцево-судинних захворювань. Ефективна зміна способу життя запобігає необхідності застосування медикаментозної терапії в пацієнтів із гіпертонією 1 ступеня.
Зміни режиму харчування та способу життя можуть поліпшити контроль артеріального тиску, проте медикаментозне лікування буває необхідним для людей, для яких зміна способу життя є не ефективною або достатньою.
Якщо ви вперше виявили у себе тиск у стані спокою вище 140/90, турбують головний біль, шум у вухах, слабкість — зверніться до лікаря.
Нагадаємо, нормальним вважають систолічний (верхній) тиск менш як 120 і діастолічний (нижній) тиск менш як 80 мм рт. ст.
Для діагностики АГ важливо навчитися вимірювати тиск правильно. Перевіряйте справність пристроїв для вимірювання і точність їхніх показань.
Нагадаємо, як правильно вимірювати тиск:
1) вимірюйте сидячи, у стані спокою, не раніше ніж через 30 хв. після ходьби, куріння, вживання чаю, кави та інших кофеїновмісних напоїв (інакше можна зафіксувати підвищений тиск навіть у здорової людини);
2) ноги мають стояти на підлозі;
3) вимірюють АТ двічі (перерва — до 2 хв), а за розбіжності показань більше 10 мм рт. ст. потрібне ще одне вимірювання, показником буде середній результат;
4) манометр розташовують на рівні серця;
5) під час першого вимірювання АТ вимірюють і на лівій, і на правій руці, при цьому до уваги беруть вищий показник;
6) якщо різниця у показаннях різних рук перевищує 20 мм рт. ст., потрібне повторне вимірювання.
Не варто забувати, що низький артеріальний тиск також не є типовим для людини й супроводжується поганим самопочуттям — може виникати загальна слабкість, запаморочення, відчуття «потемніння перед очима».
Пам’ятайте, що ви можете вберегти себе від ризику виникнення артеріальної гіпертензії. Будьте уважні до свого самопочуття, зверніть увагу на ваш спосіб життя. Дотримання простих правил зменшує ризик виникнення АГ та багатьох неінфекційних захворювань.